口腔外科
親知らずってなあに?
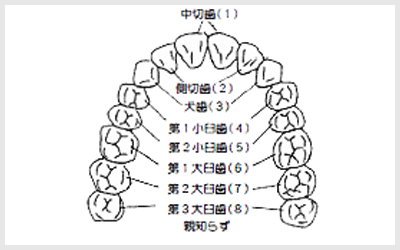
第3大臼歯のことをいいます。
前歯の真ん中から数えて2番目までを切歯、3番目を犬歯、4・5番目を小臼歯、 そして6・7・8番目が大臼歯です。第1大臼歯は、いわゆる6歳臼歯のことで6歳、第2大臼歯は12歳頃出てきます。この第3大臼歯は、一般的には18~22歳頃で、まれに30・40歳頃に出てくることもあります。「親知らず」の由来は、昔、親が亡くなってから出てきたためと言われています。
また別名「智歯」とも言われ、これは成人になってかなり知恵がついてから出てきたためのようです。
親知らずで痛むのはなぜ?
虫歯でないのに痛むのは、特に親知らずが歯肉を押し分けて出てくる時に、歯の上にある歯肉が、上のアゴの歯に噛まれて傷ついたり、また歯の周りに汚れがたまっていたりすると、細菌感染により炎症を起こし、智歯周囲炎となります。
すると口が開かなくなったり、熱が出たりして痛むようになります。
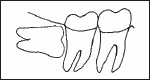
水平になっている親知らず

一部分だけ出ている親知らず

斜めに傾いた親知らず
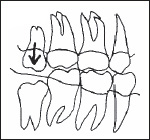
上の親知らずは下がっている
上下の親知らずで歯肉を噛んでいる
親知らずは抜いたほうがいいのですか?
現代の人のアゴの骨は進化して小さくなってきています。
しかし、歯の大きさは昔の人とあまり変わってはいません。
ですから、一番最後に出てくる親知らずは、スペースが狭く正常には出てこない場合が多いのです。
一部分だけ頭を出しているだけであったり、斜めに傾いて出たり、アゴのなかで水平になったままのこともあります。
このような状態になると、虫歯・智歯周囲炎・歯並び悪化・アゴの疾患である顎関節症の原因となります。
また、下の親知らずが正常に出てこない時、上の親知らずは正常であっても上下がしっかりと噛み合っていないと、どんどん上の親知らずは下がってきて、下の歯肉にあたるようになります。
これらの理由から、本来歯はなるべく抜かずに残したいのですが、親知らずは残しておいて悪いことはしても、いいことは何も無いのです。
しかし、上下とも正常に出ていて、かつ噛み合っていれば無理に抜かなくてもいいのです。
親知らずを抜いた後はどうなるのですか?
入れ歯などを入れる必要はありません。
もともと歯が出るスペースがないのですから、入れ歯などを入れるスペースもありませんし、また、親知らずは無くても食事には全く影響はありません。通常は、7番目の歯まであれば十分食事ができます。
顎関節症
顎関節症は、腫瘍や感染症などの病因を除外したのちに残る顎や顔面の筋肉や骨格の不快症状の総称です。
- あごの関節を動かすと音がする。
- 口の開閉時に痛みを生じる。
- 口が縦に40ミリ以上開けられない。
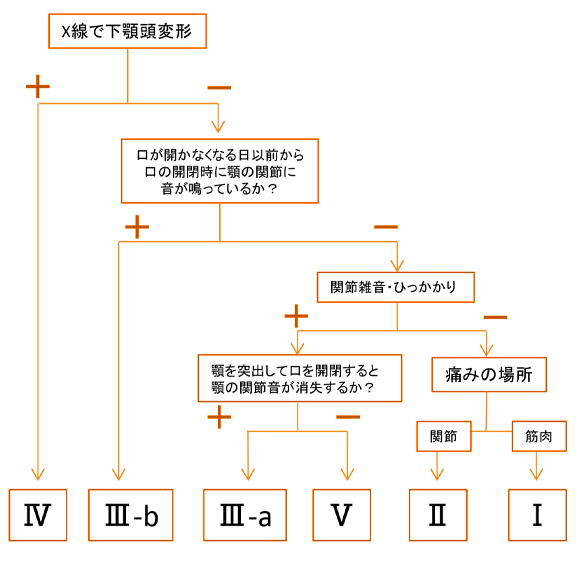
顎関節症は、次の5つの症型の分類され、症状を的確に分類することが治療の前に行われます。
顎関節症の病態の分類 (日本顎関節学会分類)
| Ⅰ型 | 咀嚼筋痛障害 |
| Ⅱ型 | 顎関節痛障害 |
| Ⅲ型 | 顎関節円板障害 |
| Ⅲ-a | 復位を伴うもの |
| Ⅲ-b | 復位を伴わないもの |
| Ⅳ型 | 変形性顎関節症 |
| V | Ⅰ~Ⅳに該当せず、他の疾患を精査 |
※実際の症状は、上記の症状がいくつか重なって現れます。
顎関節症病態分類の診断チャート
治療法
| Ⅰ型: | 薬物療法(消炎鎮痛剤の内服)と口を開く訓練を第一に行い、時にマウスピース(スタビライゼーションタイプ)の装着行います。 それと併用して食事以外の時は、歯と歯が接触しないような訓練(TCHコントロール:Tooth contact habit control)も指導します。 |
| Ⅱ型: | 薬物療法(消炎鎮痛剤の内服)と口を大きく開ける訓練を行い、次にマウスピースの装着を行います。 Ⅱ型には、陳旧性のⅢ-bが混在するケースあるので治療をしながら経過を追います。 |
| Ⅲ-a: | 円板前方整位療法(下顎を突き出した状態での開口練習)を行い、 効果があまりでなければマウスピース(前方整位スプリント)を装着します。 |
| Ⅲ-b: | 徒手による強制開口の後、家庭での顎関節の徒手での他動運動の指導を行います。 症状によっては、顎関節内への鎮痛剤の注射を行います。 |
| Ⅳ型: | 下顎頭可動化訓練と呼ばれる顎の関節の動きをよくする訓練の指導を行います。 |
| Ⅴ型: | Ⅰ~Ⅳ型の症型にあてはまらないケースです。ときに、神経痛などが原因に痛みがでている場合があります。 顎関節や顔面の筋肉以外の原因(心理的なもの等も含む)がないか観察しながら治療にあたります。 |
顎関節症の標準的治療
顎関節症治療は、患者診察後、先のフローチャートを参考に病態分類を行うことから治療が始まります。
現在考えられている病態には主に、Ⅰ型:咀嚼筋障害(筋肉の障害)、Ⅱ型:顎関節痛障害(関節の痛み)、Ⅲ型:顎関節円板障害(関節内部の障害)、Ⅳ型:変形性顎関節症(関節内部の変形)
の4つがあります。病態が単独の場合や、重複する場合、症状が隠れている場合などがありますので、病歴の聴取、X線検査、顎運動検査などを通して「どの病態が中心にあるのか」を考えて治療
にあたります。歯科医師が、患者さんとともに病態の負担軽減と機能回復をはかるために、必要に応じて、補助的に薬物療法やマウスピースの装用を行いながら、生活習慣の是正や運動療法の指導を行います。
顎関節症の概念をもとに、実際の治療を行う際は、患者さんへは、わかりやすくシンプルに病態やセルフケアの方法をお伝えできるように心がけています。
顎に不調が出たら、怖がらずに正しい顎関節症の知識を持った歯科医師の診察を早めに受けられることをお勧めします。


